脊柱側彎手術的核心原理與利弊解析
脊柱側彎手術是矯正中重度脊柱畸形(Cobb角≥40度或進展迅速)的關鍵干預手段,其核心目標是阻止畸形進展、恢復脊柱平衡并保護神經與心肺功能。結合國際脊柱側凸研究學會(SRS)指南及臨床實踐,手術原理與利弊如下:
一、核心手術原理
- 脊柱融合術:主流術式,通過椎弓根螺釘+矯正棒系統(tǒng)固定側彎椎體,植入自體骨或人工骨促進椎體融合,形成穩(wěn)定結構,矯正率可達60%-80%。適用于骨骼成熟或重度側彎患者,能永久控制畸形。- 非融合生長棒技術:針對骨骼未成熟兒童,植入可延長棒體,每6-12個月通過微創(chuàng)或無創(chuàng)方式延長,在控制側彎的同時保留脊柱生長潛力 。- 椎體拴系術:通過螺釘與系帶收緊矯正彎曲,保留脊柱活動度,適合中度側彎兒童,但長期耐久性仍需觀察 。- 精準輔助技術:結合O-arm導航、機器人操作及神經電生理監(jiān)測,將螺釘植入誤差控制在0.1毫米內,降低神經損傷風險 。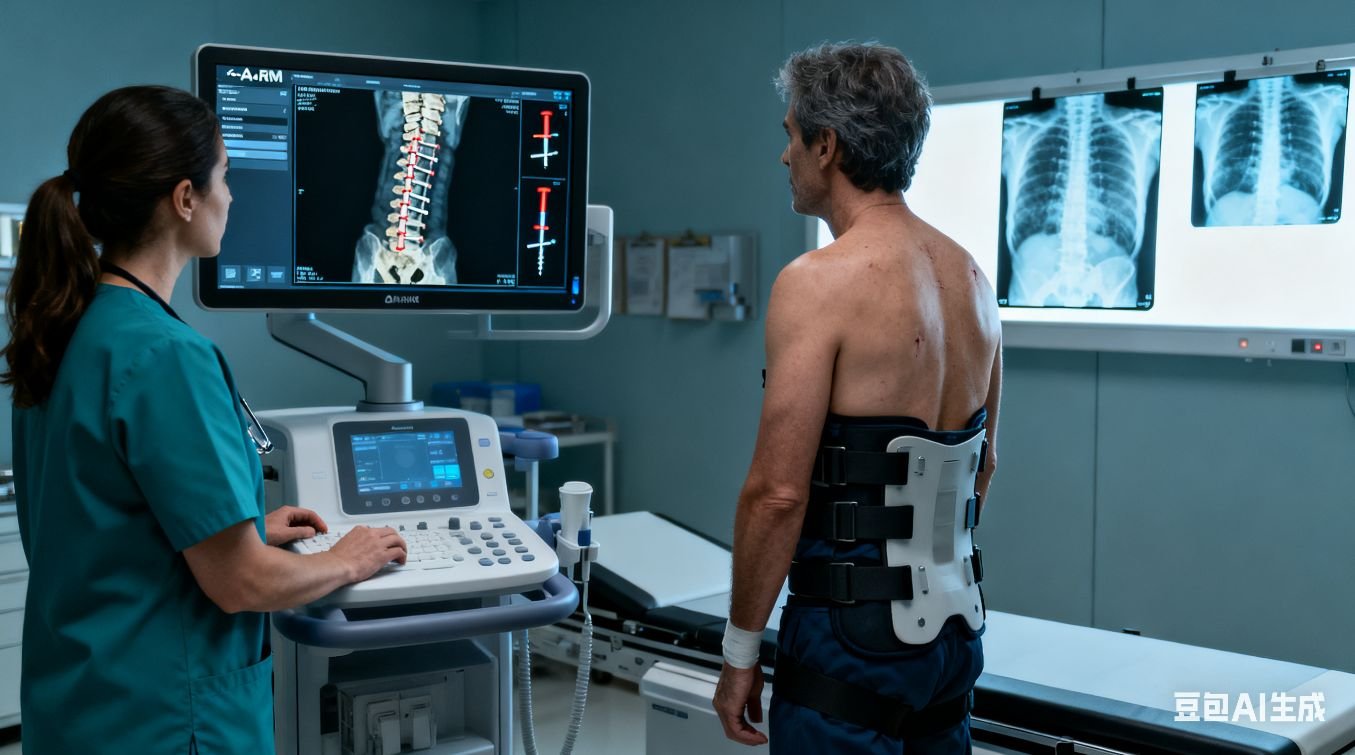
二、手術核心優(yōu)勢
- 畸形矯正與進展阻斷:能顯著改善“剃刀背”、高低肩等外觀畸形,重度側彎術后Cobb角改善率可達92%,有效避免畸形壓迫心肺。- 功能保護與提升:解除脊髓神經壓迫,85%的神經癥狀患者術后1年內可恢復;擴大胸腔容積,嚴重側彎患者術后肺活量提升20%-30%。- 技術成熟安全:現(xiàn)代微創(chuàng)技術(如OLIF、UBE內鏡術)使術中出血量降至10-50ml,術后2-6天即可下床,并發(fā)癥發(fā)生率較傳統(tǒng)手術降低40% 。 
三、潛在風險與局限
- 并發(fā)癥風險:總體發(fā)生率15%-30%,包括感染、神經損傷(發(fā)生率<0.5%)、內固定失效等,需多學科圍術期管理防控。- 功能受限:脊柱融合術后融合節(jié)段活動度降低,長期可能出現(xiàn)鄰近節(jié)段退變 。- 康復與經濟成本:術后需佩戴支具3-6個月,配合核心肌群訓練;部分復雜手術費用較高,且生長棒技術需多次延長干預。 
脊柱側彎手術決策需綜合側彎程度、骨骼成熟度、心肺功能及患者意愿,由專業(yè)醫(yī)生制定個體化方案,核心是在“畸形矯正”與“功能保留”間實現(xiàn)平衡。本文科普內容與圖片均由豆包AI(2025年1月2日生成)提供支持Copyright © 2002-2018 哈爾濱大楊假肢有限責任公司 版權所有 黑ICP備15002569號-1
